Le 8 principali comorbilità del Disturbo Ossessivo-Compulsivo
Disturbo Ossessivo Compulsivo (DOC) È una condizione psicopatologica che, per la sua espressione clinica, può condizionare la vita in modo molto importante. Poiché è anche una condizione di decorso cronico, è possibile che ad un certo punto della sua evoluzione concorra con altri disturbi della sfera psichica che ne oscurano la prognosi.
In effetti, la maggior parte degli studi che affrontano il problema sottolineano che il disturbo ossessivo compulsivo è un fattore di rischio per comorbidità di natura molto diversa. Questa circostanza diventa una sfida terapeutica di enorme portata per il professionista della psicologia che la affronta, e un'impresa emotiva per il paziente che la affronta.
Per “comorbilità” si intende la presenza di due o più disturbi in un singolo individuo e momento, in modo tale che il risultato della loro concomitanza maturi molto di più della semplice somma di esse. Si tratta, per questo, di un viaggio unico per ogni paziente, poiché interagisce anche con quei tratti di personalità che gli sono propri.
Questo articolo affronterà alcuni dei i problemi di salute mentale che possono insorgere nel corso della vita di chi soffre di DOC (le comorbidità del DOC) anche se è essenziale sottolineare che la sua comparsa non è obbligatoria. Parleremo solo di un aumento del rischio, cioè di un ulteriore elemento di vulnerabilità.
- Articolo correlato: "Disturbo Ossessivo-Compulsivo (DOC): cos'è e come si manifesta?"
Disturbo ossessivo-compulsivo
Il Disturbo Ossessivo-Compulsivo (DOC) è un quadro clinico caratterizzato da la presenza di pensieri intrusivi seguiti da atti rituali con una chiara relazione funzionale, volto a ridurre il disagio generato dal primo. Con il passare del tempo, il legame tra loro tende a rafforzarsi, così che il pensiero e l'agire entrano in un ciclo dal quale non è facile uscire.
Il più comune è che la persona è consapevole che il suo "problema" è irrazionale o sproporzionato, ma ci sono casi in cui tale valutazione potrebbe non essere presente, soprattutto quando si tratta di bambini o adulti con scarsa introspezione.
Per lui esistono cure efficaci, sia psicologiche (esposizione a contenuti mentali, ristrutturazione cognitiva e un lungo eccetera) come farmacologico (specialmente con inibitori della ricaptazione della serotonina e antidepressivi triciclici). Se non viene articolato un programma adeguato, l'evoluzione è solitamente progressiva e diminuisce insidiosamente la qualità della vita di chi la subisce. Inoltre, è un problema di salute mentale che si verifica molto spesso con altri disturbi, come si vedrà in seguito.
Comorbidità OCDCD
Come abbiamo visto in precedenza, il DOC è una condizione di enorme rilevanza clinica per la persona che ne soffre, con una grande capacità di condizionare lo sviluppo della propria vita quotidiana. Inoltre, è stata documentata la possibilità che possano comparire anche loro. una serie di problemi mentali secondari che ne complicano l'espressione e la cura. Questo fenomeno (noto come comorbidità) comporta interazioni tra i problemi a cui si fa riferimento, da cui derivano combinazioni cariche di una profonda idiosincrasia. Nel testo che ci riguarda, affronteremo alcuni dei più rilevanti.
1. Grave depressione
I disturbi dell'umore, e più specificamente la depressione maggiore, sono forse una delle comorbidità più frequenti nel DOC. Entrambi hanno pensieri invadenti che generano un intenso disagio., che è associato all'attività alterata delle strutture situate nella regione prefrontale del cervello. Se presentati insieme tendono a influenzarsi a vicenda, accentuando così le idee ossessive e il loro impatto complessivo. O che è lo stesso, sia il disturbo ossessivo compulsivo che la depressione stessa peggiorano.
Più comunemente, la tristezza e la perdita della capacità di provare piacere sorgono come risposta affettiva a limitazioni imposte dal DOC alle attività della vita quotidiana, poiché nei casi più gravi diventa una patologia altamente invasivo. Anche entrambe le entità sono state suggerite per essere collegate ad alterazioni nella funzione della serotonina, un neurotrasmettitore che contribuisce al mantenimento dell'umore e che potrebbe spiegare la sua notevole comorbilità. Fino a due terzi, circa il 66% degli individui con disturbo ossessivo compulsivo, sperimenteranno la depressione ad un certo punto della loro vita.
È noto che la prevalenza dei sintomi depressivi in questi pazienti influenza direttamente la presenza di di idee ossessive, riduce l'aderenza terapeutica e aumenta il rischio che l'intervento non sia efficace. È quindi importante conoscere bene gli effetti sinergici di questa duplice patologia, per articolare un programma terapia in cui si prevedono possibili contingenze avverse e stimolano la motivazione durante tutto il processi.
- Potresti essere interessato: "Depressione maggiore: sintomi, cause e trattamento"
2. Disturbi d'ansia
Un'altra delle comuni comorbilità del DOC si verifica con problemi di ansia; sì soprattutto con fobia sociale (18%), disturbo di panico (12%), fobie specifiche (22%) e ansia generalizzata (30%). La presenza di questi, come con la depressione, è motivo di particolare preoccupazione e richiede l'uso di approcci terapeutici misti, in cui la terapia cognitivo comportamentale deve essere Presente. In ogni caso, la prevalenza di questi problemi psicologici è maggiore nei pazienti con DOC rispetto alla popolazione generale, da un punto di vista statistico.
Una delle cause principali corrisponde alla sovrapposizione tra l'espressione del DOC e quella dell'ansia. Tanto che, qualche anno fa, lo stesso DOC veniva incluso nella categoria. Senza dubbio, la cosa più frequente è che si "confonde" con ansia generalizzata, poiché in entrambi i casi ci sarebbe una preoccupazione per i pensieri negativi. Tuttavia, possono essere differenziati dal fatto che nell'ansia generalizzata le situazioni temute sono più realistiche (relativo a questioni di vita ordinaria) e che la ruminazione qui acquisisce proprietà ego-sintonico (è inteso come utile).
Anche lui attacchi di panico è molto comune nelle persone con disturbo ossessivo compulsivo, che è associato a iperattività autonomica (del sistema nervoso simpatico) difficile da prevedere e i cui sintomi fanno fallire qualsiasi tentativo di sviluppare la vita con normale. Anche fobie specifiche o paure irrazionali sono comuni quando si esplorano le persone con disturbo ossessivo compulsivo. In questo caso sono solitamente associati a patogeni molto diversi (nel caso delle ossessioni di pulizia), e devono essere distinti dalle paure ipocondriache di soffrire di una grave malattia.
- Potresti essere interessato: "Tipi di disturbi d'ansia e loro caratteristiche"
3. Disturbo ossessivo compulsivo di personalità
Le persone con disturbo ossessivo compulsivo corrono un rischio maggiore di mostrare un profilo di personalità ossessivo compulsivo, cioè basato su un perfezionismo di tale portata da restringere il normale sviluppo della vita di ogni giorno. Spesso può essere un modello di pensiero e comportamento che era presente prima dell'inizio del disturbo ossessivo compulsivo stesso, come una sorta di terreno fertile per esso. La sinergia di entrambi porterebbe alla comparsa di contenuti mentali invasivi che aggraverebbe l'elevata domanda di sé, accentuando notevolmente la rigidità comportamentale e cognitiva.
In generale, è noto che i soggetti con personalità ossessivo compulsiva che soffrono di DOC mostrano sintomi di maggiore intensità e portata, poiché la loro il perfezionismo è proiettato in sforzi molto più intensi per controllare il grado di invasività delle ossessioni, che paradossalmente le pone fine peggio.
4. Disordine bipolare
La letteratura ha descritto che le persone con disturbo ossessivo compulsivo hanno un rischio esacerbato di sviluppare a Disordine bipolare, sebbene vi siano discrepanze in questo estremo. Mentre alcuni autori non credono che entrambi i disturbi abbiano qualcosa in comune e attribuiscono eventuali somiglianze alle particolarità negli episodi acuti di DOC (comportamenti compulsivi simili a quelli della mania), altri sottolineano che il rischio di bipolarità per questi pazienti è doppio rispetto alla popolazione generale.
È stato riportato che le persone con disturbo ossessivo compulsivo che hanno anche disturbo bipolare indicano una maggiore presenza di idee ossessivo e che il suo contenuto sia adattato all'episodio acuto che si sta vivendo in ogni momento (depressivo o maniacale). Ci sono anche prove che quelli con questa comorbilità riportano pensieri più ossessivi (sessuale, aggressivo, ecc.) e un numero maggiore di tentativi di suicidio, rispetto ai pazienti con DOC senza bipolarismo.
5. Disturbi psicotici
Negli ultimi anni, sulla base di nuove prove empiriche, è stato proposto un'etichetta volta a descrivere le persone che vivono sia con DOC che con schizofrenia: la schizo-ossessione.
Si tratta di soggetti la cui psicosi differisce molto da quella osservata in pazienti senza sintomi ossessivo-compulsivi; sia per quanto riguarda la sua espressione clinica che la risposta al trattamento farmacologico o il profilo di deterioramento cognitivo, indicando che potrebbe essere una modalità aggiuntiva all'interno dell'ampio spettro di schizofrenie. Infatti, si stima che il 12% dei pazienti con schizofrenia soddisfi anche i criteri diagnostici per il DOC.
In questi casi, i sintomi DOC si osservano nel contesto degli episodi acuti delle loro psicosi, o anche durante i loro prodromi, e devono essere distinti l'uno dall'altro. Ed è quello? questi sono disturbi che condividono una base neurologica comune, il che aumenta la probabilità che a un certo punto entrambi coesistano. Le strutture condivise sarebbero i gangli della base, il talamo, il cingolo anteriore e le cortecce orbitofrontali/temporali.
6. Problemi alimentari
Alcuni disturbi alimentari, come anoressia onda bulimia, possono condividere alcuni tratti con il DOC stesso. I più importanti sono il perfezionismo e la presenza di idee che ripetutamente irrompono nella mente, innescando comportamenti rassicuranti.
In caso di disturbi alimentari Sono pensieri legati al peso o alla silhouette, insieme alla costante verifica di non aver cambiato taglia o che il corpo rimane lo stesso dell'ultima volta che è stato guardato. Ecco perché entrambi devono essere accuratamente distinti durante la fase diagnostica, nel caso in cui i criteri dell'uno e dell'altro siano soddisfatti.
Sono stati documentati casi di DOC in cui un'ossessione per la contaminazione del cibo (o che il cibo potrebbe food essere infestato da un agente patogeno), ha raggiunto un'ampiezza tale da provocare una restrizione della assunzione. È in questi casi che è particolarmente importante effettuare una diagnosi approfondita. differenziale, poiché il trattamento di queste patologie richiede l'articolazione di molto diverso. Nel caso in cui vengano a vivere insieme ad un certo punto, è molto probabile che aumentino i comportamenti di eliminazione o di sovraffaticamento fisico.
7. disturbo da tic
Il tic nervoso è una condizione invasiva caratterizzata dall'inevitabile presenza di comportamenti motori semplice / stereotipato, che sorge in risposta a un'urgenza percepita di movimento, che è solo alleviata nell'istante in in esecuzione". È, quindi, funzionalmente molto simile a ciò che si verifica nel DOC, nella misura in cui manuali come il DSM hanno scelto di includere un sottotipo che riflette tale comorbidità. Pertanto, si ritiene che circa la metà dei pazienti pediatrici con diagnosi di DOC mostra questo tipo di aberrazione motoria, soprattutto tra gli uomini il cui problema ha esordito in tenera età (all'inizio della vita).
Tradizionalmente si credeva che i bambini con DOC che riportavano anche uno o più tic fossero difficili da avvicinare, ma la verità è che la letteratura sull'argomento non mostra dati conclusivi. Mentre in alcuni casi si sottolinea che nei bambini con DOC e tic la presenza di pensieri ricorrenti con contenuto aggressivo è maggiore, o che tratta di pazienti con scarsa risposta al trattamento farmacologico e psicologico, in altri non vi sono sfumature differenziali che giustifichino maggiori gravità. Tuttavia, ci sono prove che Il DOC con tic mostra un modello di storia familiare più evidente, quindi il loro carico genetico potrebbe essere maggiore.
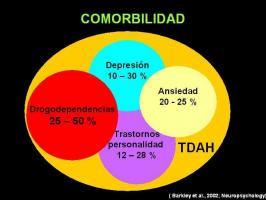
8. Disturbo da deficit di attenzione e iperattività (ADHD)
Gli studi condotti sulla comorbilità di questi disturbi mostrano che show Il 21% dei bambini con DOC soddisfa i criteri diagnostici per l'ADHD, una percentuale che scende all'8,5% negli adulti con DOC. Questo fatto è curioso, poiché sono condizioni che colpiscono la stessa regione del cervello (la corteccia prefrontale), ma con pattern di attivazione molto differenti: in un caso per incremento (TOC) e nell'altro per deficit (ADHD).
Per spiegare un tale paradosso è stato proposto che l'eccessiva fluidità cognitiva (intrusione mentale) del DOC genererebbe una saturazione delle risorse cognitive, che comporterebbe un'affettazione del funzioni esecutive mediata da quest'area del sistema nervoso, e quindi con una difficoltà attentiva paragonabile a quella dell'ADHD.
D'altra parte, si stima che la riduzione della prevalenza che si verifica tra l'infanzia e la vita adulta potrebbe essere dovuta al fatto che dall'età di 25 anni si verifica la maturazione totale della malattia. Corteccia Prefrontale (in quanto è l'ultima area del cervello a farlo), e anche al fatto che l'ADHD tende ad "ammorbidirsi" con il passare del tempo.
Riferimenti bibliografici:
- Lochner, C., Fineberg N., Zohar, J., Van Ameringen, M., Juven-Wetzler, A., Altamura, A., Cuzen, N., Hollander, E. ...Stein, D.. (2014). Comorbidità nel disturbo ossessivo-compulsivo (DOC): un rapporto dell'International College of Obsessive-Compulsive Spectrum Disorders. Psichiatria globale, 55 (7), 47-62.
- Pallanti, S., Grassi, G., Sarrecchia, E., Cantisani, A. e Pellegrini, M. (2011). Comorbilità del disturbo ossessivo-compulsivo: valutazione clinica e implicazioni terapeutiche. Frontiere in psichiatria / Frontiers Research Foundation, 2 (70), 70.